Harvard Medical School
A medida que los científicos comprenden mejor este trastorno -que afecta de forma desproporcionada a las mujeres-, los enfoques terapéuticos van cambiando.
 El Dr. John Winkelman solía referirse al síndrome de las piernas inquietas (SPI) como el Rodney Dangerfield de la medicina, ya que, como el difunto cómico decía de sí mismo, este trastorno «no se respeta».
El Dr. John Winkelman solía referirse al síndrome de las piernas inquietas (SPI) como el Rodney Dangerfield de la medicina, ya que, como el difunto cómico decía de sí mismo, este trastorno «no se respeta».
Mucho después de que se describiera por primera vez en el siglo XVII, las sensaciones espeluznantes y a veces dolorosas que caracterizan al SPI -que suelen empeorar en reposo- se tachaban a menudo de neurosis extraña. E incluso hace dos décadas, el SPI seguía considerándose «el trastorno del sueño más común del que nunca se ha oído hablar», recuerda el Dr. Winkelman, profesor de psiquiatría de la División de Medicina del Sueño de la Facultad de Medicina de Harvard.
 Pero ahora mucha más gente conoce el SPI, que afecta al doble de mujeres que de hombres. Lo que también está evolucionando es el enfoque de las terapias del SPI destinadas a proteger el sueño y la cordura de los pacientes de sus implacables síntomas, que suelen atacar cerca de la hora de acostarse.
Pero ahora mucha más gente conoce el SPI, que afecta al doble de mujeres que de hombres. Lo que también está evolucionando es el enfoque de las terapias del SPI destinadas a proteger el sueño y la cordura de los pacientes de sus implacables síntomas, que suelen atacar cerca de la hora de acostarse.
En marzo de 2024, la Academia Americana de Medicina del Sueño (AASM) redactó sus primeras directrices de tratamiento clínico actualizadas en una docena de años. En particular, recomiendan evitar el uso de fármacos que estimulan la dopamina, una sustancia química del cerebro que durante mucho tiempo ha sido un elemento básico del tratamiento del SPI, ya que nuevas investigaciones han revelado que estos medicamentos a menudo empeoran los síntomas del SPI tras un uso prolongado.
«Los pacientes solían enviarme flores y chocolate cuando les recetaba estos medicamentos», dice el doctor Winkelman, que presidió el comité de la AASM que redactó las nuevas directrices. «Pero ha quedado claro que empeoraban las cosas».
Factores de riesgo
 Hasta un 10% de los estadounidenses padecen SPI, según los Institutos Nacionales de la Salud, y alrededor de una cuarta parte de ellos experimentan síntomas perturbadores al menos dos veces por semana.
Hasta un 10% de los estadounidenses padecen SPI, según los Institutos Nacionales de la Salud, y alrededor de una cuarta parte de ellos experimentan síntomas perturbadores al menos dos veces por semana.
Sus causas son aún oscuras, pero ciertos factores aumentan las probabilidades de desarrollar el trastorno:
La edad. El SPI es más frecuente -y los síntomas más graves- a partir de los 50 años.
La genética. Hay indicios de que el SPI es hereditario, lo que supone un 20% del riesgo de padecerlo.
Anemia ferropénica. El SPI puede producirse por niveles muy bajos de hierro, lo que es más probable en las mujeres debido a la menstruación o a enfermedades que provocan hemorragias abundantes, como los fibromas o la endometriosis. Pero algunas personas con niveles normales de hierro tienen un problema de transporte de hierro, lo que significa que sus cuerpos no «empujan» el hierro a sus células cerebrales según sea necesario.
Las píldoras de hierro sólo pueden restaurar el hierro corporal, por lo que la forma oral puede no ser suficiente en algunas personas con SPI debido a los bajos niveles cerebrales de hierro.
Embarazo. Aproximadamente una cuarta parte de las mujeres tendrán SPI durante el embarazo, normalmente en el segundo o tercer trimestre.
Consejos para analizar el hierro
 Si su médico sospecha que un problema de hierro contribuye a su SPI, es aconsejable que se haga análisis de sangre detallados, según el psiquiatra Dr. John Winkelman.
Si su médico sospecha que un problema de hierro contribuye a su SPI, es aconsejable que se haga análisis de sangre detallados, según el psiquiatra Dr. John Winkelman.
Asegúrese de que su médico no sólo evalúa la ferritina -una proteína que contiene hierro-, sino también el hierro y la capacidad total de fijación del hierro. Además, hágase la prueba por la mañana y no tome vitaminas que contengan hierro ni coma carne roja durante los dos días anteriores. «Queremos su nivel de hierro, no el de una hamburguesa», dice.
Enfoques en evolución
A no ser que hayas padecido SPI durante el embarazo, en cuyo caso los síntomas suelen desaparecer tras el parto, esta afección suele durar toda la vida. Pero eso no significa que no se pueda encontrar alivio.
Algunos tratamientos se consideran fundamentales:
 Hierro. Los comprimidos orales de hierro se recomiendan a las personas con niveles bajos de hierro. Pero a las personas cuyos niveles de hierro se consideran «normales» pero cuyo organismo no transporta eficazmente el hierro al cerebro, puede prescribírseles una terapia de hierro intravenoso.
Hierro. Los comprimidos orales de hierro se recomiendan a las personas con niveles bajos de hierro. Pero a las personas cuyos niveles de hierro se consideran «normales» pero cuyo organismo no transporta eficazmente el hierro al cerebro, puede prescribírseles una terapia de hierro intravenoso.
 Anticonvulsivantes. Estos fármacos incluyen la gabapentina (Neurontin, versiones genéricas) y la pregabalina (Lyrica).
Anticonvulsivantes. Estos fármacos incluyen la gabapentina (Neurontin, versiones genéricas) y la pregabalina (Lyrica).
Otras terapias sólo han aparecido en escena en los últimos años o deben utilizarse con moderación:
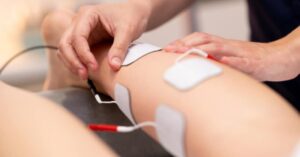 La terapia de estimulación eléctrica. Los pacientes que recurren a esta opción no farmacológica se colocan almohadillas de estimulación nerviosa eléctrica transcutánea (TENS) a pilas debajo de las rodillas. Estas almohadillas emiten una suave corriente a través de la piel y los músculos, interrumpiendo las señales nerviosas anómalas.
La terapia de estimulación eléctrica. Los pacientes que recurren a esta opción no farmacológica se colocan almohadillas de estimulación nerviosa eléctrica transcutánea (TENS) a pilas debajo de las rodillas. Estas almohadillas emiten una suave corriente a través de la piel y los músculos, interrumpiendo las señales nerviosas anómalas.

Opiáceos de acción prolongada y dosis bajas. Entre ellos están la metadona (Dolophine) y la buprenorfina (Suboxone, Subutex). Se utilizan en dosis extremadamente bajas, sólo en personas con SPI grave.
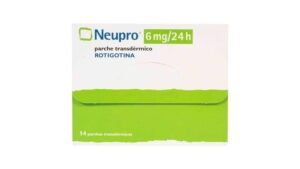 Fármacos potenciadores de la dopamina. Considerados durante mucho tiempo tratamiento de primera línea del SPI, estos medicamentos -incluidos carbidopa/levodopa (Sinemet), pramipexol (Mirapex), ropinirol y el parche cutáneo rotigotina (Neupro)- deben recetarse ahora sólo a quienes no les funcionan otras terapias.
Fármacos potenciadores de la dopamina. Considerados durante mucho tiempo tratamiento de primera línea del SPI, estos medicamentos -incluidos carbidopa/levodopa (Sinemet), pramipexol (Mirapex), ropinirol y el parche cutáneo rotigotina (Neupro)- deben recetarse ahora sólo a quienes no les funcionan otras terapias.
«Empeoran el SPI de una forma muy particular: los síntomas empiezan cada vez más temprano en el día y pueden pasar de las piernas a los brazos y, a veces, también a la parte superior del torso», afirma el Dr. Winkelman. «Para el grueso de las personas con SPI, estamos recomendando en contra de estos medicamentos a menos que nada más está trabajando.»




